Caso clínico 1A1-I
Uma paciente de 46 anos de idade, com diagnóstico de síndrome do túnel do carpo, hipertensão arterial sistêmica (HAS) e diabetes do tipo 2 (DM2) havia quatro anos, estava em uso regular de anlodipino, enalapril, hidroclorotiazida, metformina, sitagliptina e glicazida nas doses máximas preconizadas. Ela relatou cefaleia, sonolência diurna, roncos e dificuldade para manter a atenção no seu ambiente de trabalho no último ano. No exame físico, apresentava circunferência abdominal de 96 cm, pressão arterial de 164 mmHg × 96 mmHg (média de três medidas) e frequência cardíaca de 72 bpm. Os demais achados do exame físico foram normais. Exames laboratoriais da paciente revelaram os seguintes resultados: triglicerídeos de 203 mg/dL; colesterol total de 251 mg/dL; HDL colesterol de 34 mg/dL;
LDL colesterol de 171 mg/dL; glicemia de jejum de 169 mg/dL; e hemoglobina glicada de 8,8%. Os demais exames laboratoriais
de rotina não revelaram anormalidades significativas. O resultado do eletrocardiograma é mostrado a seguir.
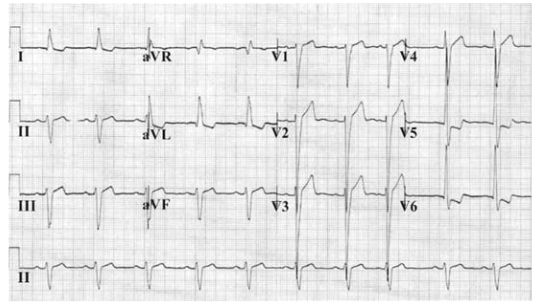
No caso clínico 1A1-I, de acordo com as Diretrizes Brasileiras de Hipertensão Arterial de 2020, a opção medicamentosa preferencial para o melhor controle da HAS, naquele momento, é
Caso clínico 1A1-IV
Um paciente sedentário, de 23 anos de idade, com diagnóstico de cardiomiopatia hipertrófica septal assimétrica, em uso de metoprolol 100 mg, foi atendido com piora dos sintomas de insuficiência cardíaca para classe funcional II da NYHA (New York Heart Association) nos últimos dois meses, a despeito da sua boa aderência ao tratamento clínico. Ele relatou quatro episódios de síncope sem relação com esforços nesse período. O ecocardiograma mostrou espessura do septo de 32 milímetros, gradiente na via de saída do ventrículo esquerdo em repouso de 42 mmHg, fração de ejeção de 66% e grande movimento anterior sistólico da valva mitral com insuficiência desta. O Holter de 24 horas revelou três episódios de taquicardia ventricular sustentada com duração máxima de 22 minutos associada a palpitações e um episódio de síncope.
Considerando o caso clínico 1A1-IV, assinale a opção que indica o medicamento para promover a melhora da capacidade funcional por inibição da miosina cardíaca.
Caso clínico 1A1-I
Uma paciente de 46 anos de idade, com diagnóstico de síndrome do túnel do carpo, hipertensão arterial sistêmica (HAS) e diabetes do tipo 2 (DM2) havia quatro anos, estava em uso regular de anlodipino, enalapril, hidroclorotiazida, metformina, sitagliptina e glicazida nas doses máximas preconizadas. Ela relatou cefaleia, sonolência diurna, roncos e dificuldade para manter a atenção no seu ambiente de trabalho no último ano. No exame físico, apresentava circunferência abdominal de 96 cm, pressão arterial de 164 mmHg × 96 mmHg (média de três medidas) e frequência cardíaca de 72 bpm. Os demais achados do exame físico foram normais. Exames laboratoriais da paciente revelaram os seguintes resultados: triglicerídeos de 203 mg/dL; colesterol total de 251 mg/dL; HDL colesterol de 34 mg/dL;
LDL colesterol de 171 mg/dL; glicemia de jejum de 169 mg/dL; e hemoglobina glicada de 8,8%. Os demais exames laboratoriais
de rotina não revelaram anormalidades significativas. O resultado do eletrocardiograma é mostrado a seguir.

Assinale a opção que apresenta o exame de triagem indicado para investigação da etiologia da HAS no caso clínico 1A1-I.
Caso clínico 1A1-IV
Um paciente sedentário, de 23 anos de idade, com diagnóstico de cardiomiopatia hipertrófica septal assimétrica, em uso de metoprolol 100 mg, foi atendido com piora dos sintomas de insuficiência cardíaca para classe funcional II da NYHA (New York Heart Association) nos últimos dois meses, a despeito da sua boa aderência ao tratamento clínico. Ele relatou quatro episódios de síncope sem relação com esforços nesse período. O ecocardiograma mostrou espessura do septo de 32 milímetros, gradiente na via de saída do ventrículo esquerdo em repouso de 42 mmHg, fração de ejeção de 66% e grande movimento anterior sistólico da valva mitral com insuficiência desta. O Holter de 24 horas revelou três episódios de taquicardia ventricular sustentada com duração máxima de 22 minutos associada a palpitações e um episódio de síncope.
No caso clínico 1A1-IV, para reduzir o risco de morte súbita, deve-se recomendar ao paciente
A respeito da endocardite infecciosa (EI), assinale a opção correta.
Um jovem de 19 anos de idade foi atendido com queixa de dispneia e chiado no peito. Ele observou que os sintomas pioravam quando se exercitava nas manhãs frias ou tinha contato com cães. Ele tinha histórico de rinite até três anos atrás e eczema na infância. O resultado do exame físico foi normal. Aprova de função pulmonar demonstrou: VEF1 de 2,6 (78% do previsto); CVF de 3,81 L (97% do previsto); e um VEF1/CVF de 68% (86% do previsto), com aumento do VEF1 para 3,0 L (12,4%) após a administração de salbutamol. A respeito desse caso clínico hipotético, é correto afirmar que
Caso clínico 1A1-II
Uma paciente branca, de 64 anos de idade, com histórico de cardiomiopatia não isquêmica com fração de ejeção reduzida em uso de enalapril, espironolactona e carvedilol nas doses máximas preconizadas, foi ao pronto-socorro por apresentar dispneia progressiva, havia uma semana, dispneia paroxística noturna, havia dois dias. Ela tinha ganhado 10 kg nos últimos dois meses. O exame físico revelou extremidades com boa perfusão, pressão arterial de 110 mmHg × 78 mmHg, frequência cardíaca de 66 bpm, frequência respiratória de 22 rpm e saturação de O2 (em ar ambiente) de 93%. Perceberam-se estertores crepitantes em bases pulmonares bilateralmente, pressão venosa jugular elevada, pulsos normais, ascite e edema de membros inferiores. Os exames laboratoriais indicaram sódio de 132 mEq/L, ureia de 60 mg/dL e creatinina de 2,1 mg/dL. A radiografia de tórax mostrou hipertensão venocapilar pulmonar. O eletrocardiograma revelou apenas sobrecarga atrial e ventricular esquerdas.
No caso clínico 1A1-II, após a estabilização do quadro, a conduta mais adequada para a melhora da morbimortalidade será
Caso clínico 1A1-II
Uma paciente branca, de 64 anos de idade, com histórico de cardiomiopatia não isquêmica com fração de ejeção reduzida em uso de enalapril, espironolactona e carvedilol nas doses máximas preconizadas, foi ao pronto-socorro por apresentar dispneia progressiva, havia uma semana, dispneia paroxística noturna, havia dois dias. Ela tinha ganhado 10 kg nos últimos dois meses. O exame físico revelou extremidades com boa perfusão, pressão arterial de 110 mmHg × 78 mmHg, frequência cardíaca de 66 bpm, frequência respiratória de 22 rpm e saturação de O2 (em ar ambiente) de 93%. Perceberam-se estertores crepitantes em bases pulmonares bilateralmente, pressão venosa jugular elevada, pulsos normais, ascite e edema de membros inferiores. Os exames laboratoriais indicaram sódio de 132 mEq/L, ureia de 60 mg/dL e creatinina de 2,1 mg/dL. A radiografia de tórax mostrou hipertensão venocapilar pulmonar. O eletrocardiograma revelou apenas sobrecarga atrial e ventricular esquerdas.
No caso clínico 1A1-II, a conduta mais adequada naquele momento é
Sugere-se a verificação diária da pressão arterial até a primeira consulta médica de reavaliação do tratamento. Neste período, a pessoa deverá medir a pressão arterial, e o resultado da verificação, data e horário deverão ser anotados no prontuário do paciente ou no local indicado para registro do monitoramento.

